1. 만성 피로 증후군 (chronic fatigue syndrome)의 개요
•만성 피로의 의학적 의미
일반적으로 일상 일을 하는 동안이나 후에 심하게 느끼는 허탈감이나 기력이 부족하다고 느끼는 주관적 증상을 피로라고 하는데, 병리적 피로뿐만 아니라 생리적인 현상으로서의 피로도 있다. 예로, 단기간의 감기나 과로, 과도한 스트레스 혹은 수면 부족 후에 느끼는 급성 피로는 적절한 휴식으로 대부분 소실되는데, 이는 인체를 보호하고 회복을 돕기 위해 진화된 생리적 반응으로서의 피로이다.
하지만 휴식을 취해도 개선되지 않고, 특히 적극적인 치료를 하여도 6개월 이상 지속되는 만성 피로는 개인의 사회적, 신체적, 직업적 안녕과 삶의 질을 현저히 훼손하고 국가적 생산성을 현저히 떨어트리는 등 중요한 의학적 이슈이다 [1]. 이러한 만성 피로는 근육의 힘이나 지구력의 약화와 같은 말초성 피로 (peripheral fatigue)보다는 전신적인 불쾌감 및 통증에 대한 민감도 증가와 집중력과 같이 뇌 활동 능력이 감소하는 중심성 피로 (central fatigue)의 특성을 보인다.
•만성 피로와 반드시 구별해야 하는 만성 피로 증후군
한국에서 직장인을 대상으로 한 설문조사에서 만성 피로를 호소하는 사람이 50%를 넘었다는 뉴스를 보도하면서, ‘직장인 2명 중 1명이 만성 피로 증후군’이라는 식의 잘못된 표현을 쓰는 경우를 자주 접한다 [2]. 많은 환자분이나 심지어는 일부 의료인조차도 ‘만성 피로’와 ‘만성 피로 증후군’을 명확히 구분하지 못하거나 구분하지 않는 경우를 자주 본다.
일반적인 만성 피로는 대개 아침에 수면을 하고 나면 좀 나아졌다가 오후에 일을 하면 피로가 심해지고, 가벼운 산책이나 운동을 하면 몸이 가벼워지는 느낌이 있다. 하지만 만성 피로 증후군은 아침에 일어나도 머릿속에 안개가 낀 것과 같아서 상쾌함을 전혀 못 느끼고, 육체적으로나 정신적인 가벼운 활동 후에도 심한 피로감으로 소파나 침대에 누워야 하는 경우가 흔하다. 특히 기억력이나 집중력과 같은 뇌의 기능이 현저히 떨어지는 것이 특징이다 [3].
만성 피로 증후군 환자의 약 25~29%는 집 밖에서의 활동이 불가능하며 [4], 약 50%의 시간제 일만을 하고 온종일 직업을 유지하는 환자는 19%에 불과하다 [5]. 만성 피로 증후군 환자들의 삶의 질은 암, 다발성 경화증 혹은 중풍을 앓고 있는 환자들보다 더 떨어지며, 자살률은 일반인들보다 약 7배나 높다 [6]. 따라서 만성 피로 증후군은 피로 관련 질병 중에서 가장 심각한 형태의 질병으로, 이제 과학계나 의학계에서 ‘만성 피로’와 ‘만성 피로 증후군’은 전혀 다른 질병으로 인식하고 있다.
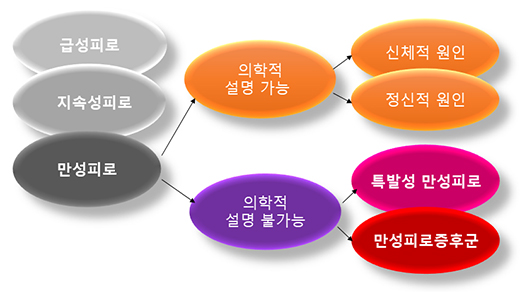
피로의 분류
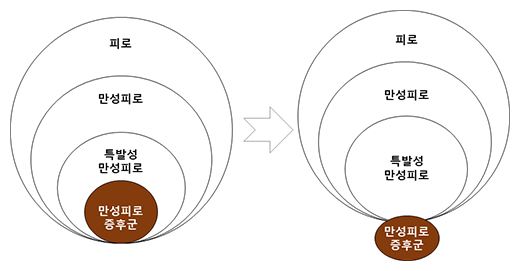
만성 피로 증후군에 대한 새로운 분류 인식
•피로의 분류와 만성 피로 증후군
일반적으로 피로는 피로의 지속 시간에 따라서 급성 피로 (Acute fatigue < 1개월), 지속성 피로 (1개월 ≤ Prolonged fatigue < 6개월), 만성 피로 (Chronic fatigue ≥ 6개월)로 구분하며, 만성 피로는 다시 의학적으로 그 원인을 설명이 가능한 만성 피로 (Medically explained fatigue)와 의학적 설명이 불가능한 피로 (Medically unexplained fatigue)로 나눈다. 의학적으로 설명할 원인이 없는 만성 피로는 크게 특발성 만성 피로 (Idiopathic Chronic Fatigue, ICF)라 하며, 전 세계적으로 약 10% 정도에 이를 것으로 예상된다. 이들 중에서 약 10%에 해당하는, 전체 인구의 약 1%에 해당하는 사람들은 심각한 난치 질환으로 분류되는 만성 피로 증후군 (Chronic Fatigue Syndrome, CFS)의 환자군에 속한다 [7,8].
2. 만성 피로 증후군의 의학적 인식의 역사
•만성 피로 증후군이 의료인에게 처음 등장한 모습
만성 피로 증후군이 의료인들에 처음으로 나타난 모습은 1930년대에 미국의 로스앤젤레스 (1934년)와 아이슬란드, 네바다 및 뉴질랜드의 지역에서 ‘전신적 피로를 동반한 신경학적인 혹은 근육의 무력한 마비 증상 (neurological paralysis-related symptoms with systemic malaise)’으로 표현되는 환자들이 발생하면서이다 [9]. 유행병 형태의 임상 양상을 띠다 보니 virus에 의한 유사 '회백수염 (Poliomyelitis)'과 같은 신경 염증으로 의심하였다가, 뇌척수액의 검사상에 특이한 염증성 소견이 없고 임상 증상도 팔다리에 위축성 후유증을 남기지 않음으로써 'Benign poliomyelitis'나 'Benign Myalgic encephalomyelitis, Benign ME' 등으로 서술하였다 [10].
나중에는 이러한 증상을 호소하는 환자들이 일반 대중에게도 발견되면서, 유행성 질환을 일으키는 바이러스가 원인이 아니라는 인식이 자연스럽게 받아들여지게 되었으며 1988년 미국 질병통제예방센터 (CDC)에서 처음으로 만성 피로 증후군 (Chronic fagigue syndrom, CFS)을 사용하기 시작하였다 [11]. 이러한 역사적인 배경에 의하여 학술논문 등에서 만성 피로 증후군을 CFS/ME로 함께 부르는 관습이 생기었으며, 아직도 ICD-10 (2016)과 ICD-11 (2019)에서의 진단명으로는 바이러스와의 인과관계를 암시하는 바이러스 후 피로 증후군 (code 8E49, Postviral fatigue syndrome, PVFS)을 공식 병명으로 부르는 이유이기도 하다 [12].
•만성 피로 증후군을 복합적 뇌신경 질환으로 정의한 IOM 보고서
만성 피로 증후군에 대해 의학계가 본격적인 연구의 필요성을 인식하는 계기는 미국 정부의 의뢰를 받은 의학연구소 (Institute of Medicine: IOM)가 2015년도에 이 질병을 난치성의 육체적 질병으로 정의하면서 국가적인 대처의 필요성을 강조한 보고서부터이다 [13].

2015 IOM 보고서
그동안 만성 피로 증후군 환자들은 정당한 환자 대우를 받지 못했다. 최초에 뇌척수 염증에 대한 객관적 지표인 뇌척수액 등에서의 검사가 음성이면서, 일부의 의사는 정신적 무력감과 근육의 마비 등의 증상이 집단으로 발병하는 양상을 보고 신경쇠약 (Neurasthenia), 신경성 히스테리 (Neurosis-Hysteria)라 하였다. 혹은 무의식에서 오는 정신의학적 질환으로 여기던 관습에 기인하여, 얼마 전까지도 질병의 근원에 대하여 ‘Psychological versus Neurological' 논쟁이 있어왔다 [9].
본 질병은 혈액이나 방사선 검사 등에는 이상이 없음으로 인하여, 의료기관이나 직장, 심지어는 가족으로부터도 정신적인 의지의 문제 정도로 취급되는 경우가 허다하였다. 한편으로는 질병 이름에 누구나 자주 경험하는 ‘피로 (fatigue)’라는 단어가 한몫하였다는 판단하에 미국 IOM 보고서에서는 이 단어를 뺀 Systemic Exertion Intolerance Disease (SEID: 전신적 활동불능 병) 이라는 새로운 병명으로 호칭할 것을 제안하였다 [13]. 이제는 전 세계 의학계에서 만성 피로 증후군을 ‘Complex, multisystem neuroimmune disease’으로 정리하여 공동으로 인식하고 있다 [14].
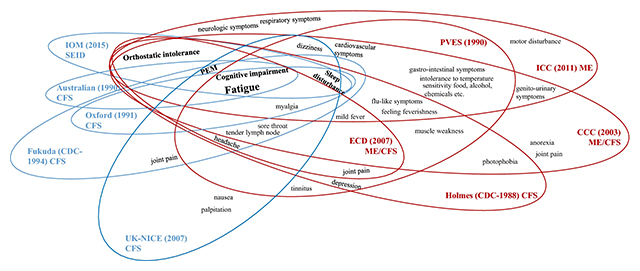
•질병을 바라보는 관점에 따른 다양한 Case Definition
위에서 서술한 바와 같이 만성 피로 증후군을 ‘Complex, multisystem neuroimmune disease’로 정리하듯이 객관적인 진단 표지자가 없는 이유로 임상 증상의 특성에 근거한 진단이 이루어진다. 각국 연구그룹의 역사적 배경과 경험한 환자들의 패턴에 따라 약간씩 다른 진단 Criteria (Case definition)가 개발되어 사용되었다. 현재까지 25가지의 Criteria/Case definition가 있었는데, 크게 정리하면 영국을 중심으로 신경염증 (Neuroinflammation, ME)을 중시하는 부류와 미국을 중심으로 피로 중심의 전신 증상 (CFS)을 중시하는 부류로 나눌 수 있다 [15].

Timeline of ME/CFS case definitions [15]
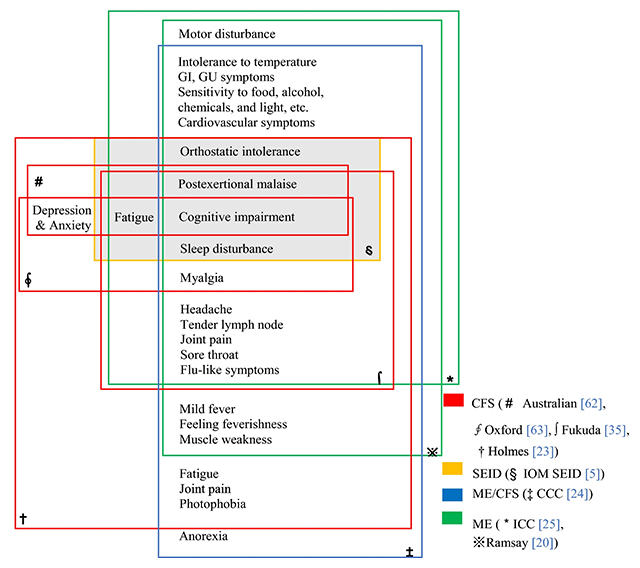
ME/CFS symptoms by case definition [15]
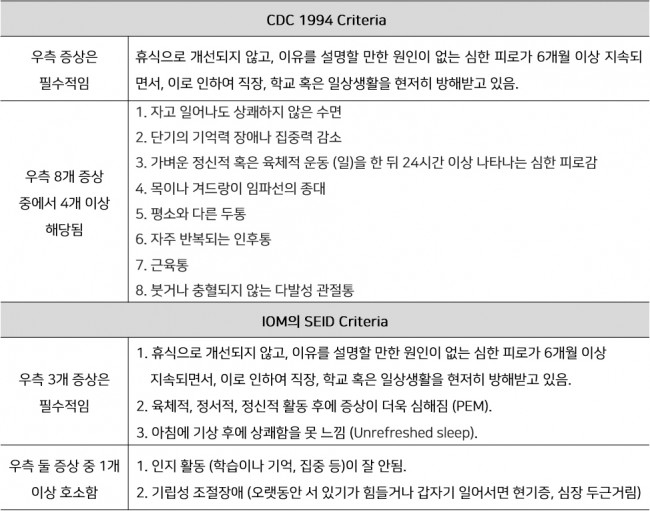
•CDC 1994 Criteria와 SEID Definition
그동안 가장 많이 적용되었고 지금도 전 세계적으로 활용되는 기준이 된 것은 CDC 1994 Criteria (Hukuda Criteria)로, 원인불명의 만성 피로와 통증과 인지 저하 등 뇌의 기능 저하를 포함하는 8개의 부수적인 전신 증상 중에서 4개 이상의 호소를 진단 조건으로 한다 [16]. 하지만 CDC 1994 Criteria의 진단 기준에 대한 비판이 꾸준히 제기되어 왔는데, 8개의 증상 중에서 4개 이상이면 충족되는 범주형 조건이 실제로는 만성 피로 증후군이 아닌 환자들을 만성 피로 증후군으로 오진할 수 있다는 것이다 [17].
사실, 만성 피로 증후군 가장 특징적인 증상은 상쾌하지 않은 수면 (Unrefreshed sleep)과 간단한 일·활동 후에도 발생하는 피로감 (Post exertional malaise, PEM)인데, 이러한 핵심 증상을 중심으로 IOM에서는 새로운 ‘SEID diagnostic criteria’를 만들었다 [13]. 이 두 진단 기준은 Table 1에 정리하였다.
한편, 만성 피로 증후군을 진단하는 객관적인 마커를 발굴하는 것은 매우 중요한 이슈로 대두되고 있다. 그동안 많은 연구와 시도가 있었지만 아직 이에 대한 명확한 해결 방법은 없는 실정이다. 최근 대사물질 분석법이나 혈중 TGF-beta 농도, 뇌의 신경전달물질 분석, 대표적인 피로 증상을 측정하는 Two Cardiopulmonary Exercise Tests (CPETs)와 같은 방법이 시도되고 있다 [18].
Table 1. Comparition between CDC 1994 and SEID Criteria
4. 유병률과 풀어야 할 문제
•만성 피로 증후군의 유병률과 그 특징
일반인들에서 만성 피로 증후군의 유병률은 약 1% 정도로 알려져 있는데, 필자의 연구팀이 분석한 전 세계의 유병률 관련 45편의 논문의 평균은 1.4±1.6%이었고, 메타분석의 결과는 0.7% (95% CI, 0.5-1.0) 이었다 [19]. 특이하게도 만성 피로 증후군은 생산연령층 (약 20대~50대)에서 가장 많이 발생하며, 초등학교 학생부터 중고등학교 학생 및 대학생들이 이 질환에 자주 이환되며, 이때는 정상적인 학습이 불가능한 것은 물론이고 때론 너무 잦은 결석과 자퇴를 하는 경우도 적지 않다 [20].
일반적으로 여성 우위의 유병률을 보이는 것으로 잘 알려졌는데, 우리의 연구에 의하면 1.5~2.0배로 여성이 많았다 [19]. 아직 그 이유는 잘 알려지지 않았지만, 여성 우위의 유병률이 사춘기 이후부터 시작되는 것으로 미루어서, 아마도 주변 환경인자나 면역 반응에 영향을 미치는 여성호르몬이 관여할 것으로 추측하고 있다 [21]. 후진국보다는 선진국에서, 시골보다는 도시인에서 더 발병이 많다는 주장도 있지만, 이에 반하는 보고들도 있어서 아직은 불확실하다.
한국인의 만성 피로 증후군 유병률은 아직 국가적으로 체계적인 연구가 없는 이유로 자세히는 알 수가 없지만, 아마도 세계적인 추세와 크게 다르지 않을 것으로 예상된다. 그동안 한국인에 대한 유병률 조사는 5개의 연구가 있었는데, 필자 팀의 메타분석을 통한 데이터는 약 0.77% (95% CI, 0.34–1.76)로 이웃 국가인 일본 (0.76%, 95% CI, 0.46–1.25)와 매우 유사하였다. 다만 이유는 알지 못하지만, 남녀의 비율이 한국인은 약 2배 (1.31% vs. 0.60%) 여성 우위인 것에 비하여, 일본은 거의 동일하여 (여자 0.76%와 남자 0.65%) 우리나라와 차이가 크게 났다 [22].
Key symptoms by case definition [22]
•Case Definition에 따라 다른 유병률
만성 피로 증후군에 대한 유병률은 진단의 방법과 상황에 따라서 매우 다양하게 보고되고 있다. 가장 중요한 이슈로, 위에서 서술한 바와 같이 진단에 적용하는 25종류의 Case definition을 조금씩 다르게 해서, 어느 기준에 의한 결과인지에 따라 많은 차이를 보인다. 필자 연구팀의 결과에 따르면, 가장 많이 적용한 CDC 1994 Criteria (Hukuda Criteria)로 이루어진 평균 유병률 (1.46%)과 메타분석 결과 (0.89%)로 약 1% 내외라고 할 수 있으나, 가장 제외 기준을 많이 가진 Holmes의 기준을 적용하면 0.17%에 불과하다 [22]. 한 연구에 의하면, 최근의 SEID 진단 기준을 적용하면 CDC 1994 기준에 의한 유병률보다 약 2.8배 정도 높은 것으로 알려졌다 [17,23].
다음 요인으로는 조사의 방법인데, 피로가 주관적인 증상임에도 만성 피로 증후군의 진단에 필수적인 요소가 설명할 신체적·정신적 원인이 없어야 한다는 것이다. 따라서 의료인이 직접 살펴보고 검사실적 이상 유무를 확인하는 방법보다는 전화나 설문지에 의한 결과가 약 10배 정도 많게 보고되고 있다 [22].
한편, 만성 피로 증후군 환자에게서의 우울감은 매우 높게 동반되고 마찬가지로 우울증 환자에서 만성 피로는 주요 증상 중의 하나이다. 그동안은 만성 피로 증후군을 진단할 때 매우 보수적인 입장을 고수하여, 우울증처럼 다른 질병이 있는 경우는 만성 피로 증후군의 진단에서 배제해왔으나, 2015년 IOM의 SEID 진단 기준은 다른 질환과의 동반 가능성을 인정하고 적극적인 진단을 추천하고 있다. 따라서 이러한 경우에는 기존의 유병률에 비하여 훨씬 높게 나올 것이며, 당연히 의학계에 이에 대한 이견도 있다 [24]. 질병을 정의하고 치료법을 연구하는 과정에서 유병률의 파악은 매우 중요한 요소임에도 아직 객관적인 진단 마커가 개발되지 않아 정확한 유병률에 대한 논란이 여전히 존재하고 있다.
5. 병태 생리와 풀어야 할 문제
•만성 피로 증후군의 병태 생리의 미완성
만성 피로 증후군의 원인을 밝히기 위하여 다양한 연구 시도가 있었고, 그중에는 바이러스의 감염, 자율신경계의 이상, HPA-축의 스트레스에 대한 이상 반응, 미토콘드리아 기능 이상, 면역계와 호르몬계의 혼란 등이 주로 제시되어 왔다 [25,26]. 하지만 아직 원인 규명에는 실패하였는데, 아마도 그 이유는 다음과 같이 정리할 수 있을 것이다.
첫째로, 하나의 장기나 시스템의 문제가 아닌 뇌를 중심으로 전신의 여러 장기와 시스템의 이상일 것으로 예측되는 이유로 만성 피로 증후군을 ‘복합적 다기관의 신경 면역계의 질병 상태 (complex, multi-system, neuroimmunologic disease)’라고 요약한다 [27]. 만성 피로 증후군 환자들은 극심한 피로와 함께 뇌 기능과 수면 기능의 저하, 작은 육체적 혹은 정신적 활동 후에도 촉발되는 피로 및 불특정 통증에 대한 낮은 역치 등이 특징인데, 아직은 이를 명료하게 해석할 방법이 없다.
두 번째 이유로는, 현재 우리가 말하고 있는 만성 피로 증후군 환자들은 여러 아류의 환자들이 섞여 있을 가능성이 있을 수 있다는 것이다. 따라서 아류마다 임상 증상은 물론이고 발병하게 하는 원인이나 병태 생리가 다를 수 있다 [28].
최근에 만성 피로 증후군의 병태 생리를 이해하는데 중요한 진전이 있었는데, 뇌 조직의 약한 만성염증 (low grade neuro-inflammation) 학설 [29]과 뇌 신경전달물질인 세로토닌의 과활성화가 주목받고 있다 [30]. 한 연구그룹에서는 만성 피로 증후군 환자의 혈청의 사이토카인 프로파일을 조사하여 TGF-beta가 유일하게 일반인과 환자의 구분뿐만 아니라, 환자의 임상적 증상의 심각도와도 유의한 상관성을 가진다는 사실을 발견하였다 [31]. 저자가 속해있는 만성 피로 증후군 연구센터에서 수행된 결과에서도 위의 세 가지 현상들은 동물실험을 통해서 증명되었다.
한편 최근의 COVID-19를 앓은 환자들의 일부에서 만성 피로 증후군 유사 증상을 호소한다는 보고가 이어지면서 다시 바이러스와의 연관설에 대한 관심이 증가하고 있다 [32]. 또한 최근에 장내미생물이 인체의 다양한 질병에 관계한다는 사실에 근거하여 만성 피로 증후군과 장내미생물과의 연관성을 제시하기도 한다 [33].
6. 임상 현장에서의 진단·평가·치료법
•빠른 감별진단과 질병의 심각도 평가 필요
만성 피로 증후군을 앓는 환자의 치료에서 가장 중요한 것은 빠른 진단과 감별진단이다. 가장 먼저는 위에서 강조하였듯이 단순 만성 피로와 구별하는 것이 선행되어야 한다. 만성 피로는 일반적으로 수면 후에는 좀 나아졌다가 일을 하고 나면 더 심해지는 경향이 있는데 만성 피로 증후군은 아침에 전혀 산뜻한 기분을 느끼지 못한다 [3]. 또한, 진단 시에 우울증, 섬유근통, 수면이상에 의한 만성 피로 증후군 유사 증상과 구분을 해야 하는데, 연구에 의하면 만성 피로 증후군의 약 40%의 환자들이 우울증, 섬유근통, 혹은 수면 이상과 같은 잘못된 진단명으로 치료받은 경험이 있다고 보고된다 [34].
이 질환을 가진 많은 환자는 실제로 우울감을 호소하는데, 우울증 환자들은 가벼운 산책이나 다른 이와의 기분 좋은 대화로 증상의 일시적인 감소를 경험하지만, 만성 피로 증후군 환자들은 대표적인 증상에 속하는 PEM (간단한 활동 후에도 발생하는 피로감)에 해당하는 증가된 피로감을 초래하기도 한다. 모두에게 해당하는 것은 아니지만, 만성 피로 환자들은 스트레스 호르몬이라는 코르티졸의 혈중 농도가 높아져 있으나 만성 피로 증후군 환자에서는 변화가 없거나 오히려 낮아진 경우가 많다 [35]. 이는 만성 피로 증후군은 일종의 스트레스인 피로에 저항하는 능력과 특히 아침에 에너지를 일깨우는 힘 고갈 혹은 저하된 것과 많은 연관성을 갖는다고 하겠다.
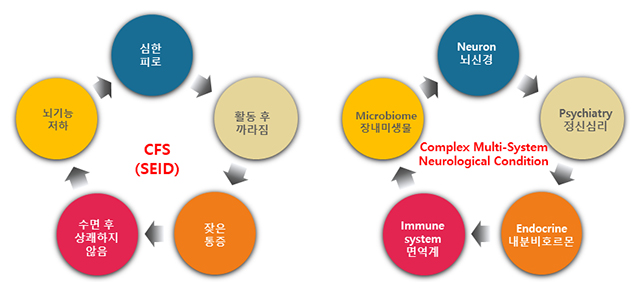
만성 피로 증후군의 주요 증상 (좌측)과 병리적 이상 시스템
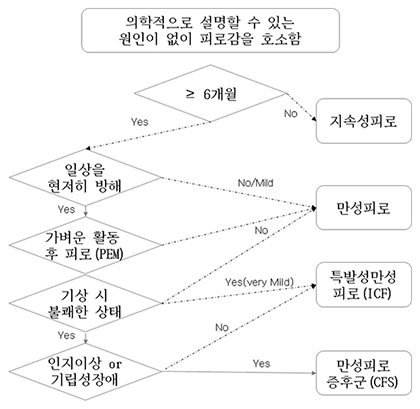
CFS의 진단 흐름도 [3]
•질병의 심각도 평가법 종류와 활용
만성 피로 증후군은 주관적으로 극심한 피로 및 관련 증상은 호소하지만, 객관적인 질병의 진단 및 심각도를 확인하는 바이오마커가 없는 것이 임상 현장에서의 또 다른 문제이다 [36]. 이러한 현실은 치료 후의 반응 평가나 치료법의 개발 현장에서도 어려움을 초래하였으며, 이를 위해서 현재까지 많은 종류의 자가 보고형 평가법 (Patient-reported outcome measurements)이 개발되었다. 여기에는 36-item Short Form Health Survey (SF-36), Clinical Global Impression (CGI), Sickness Impact Profile-8 (SIP-8)처럼 다른 질환에도 보편적으로 사용하는 측정 도구와 피로에 특화된 도구로 나눌 수 있다. 피로에 특화된 도구들로는 Checklist Individual Strength (CIS) scale, Chalder Fatigue Questionnaire (CFQ), Multidimensional Fatigue Inventory (MFI) 등이 가장 보편적으로 사용되고 있다 [37].
저자는 이들 중에서 만성 피로 증후군의 증상을 정신적 피로와 육체적 피로로 크게 둘로 분류하고 5개 종류의 차원으로 평가가 가능한 CFQ와 MFI를 추천하며, 이 두 도구는 한국어 번역도 있다 [38,39]. MFI는 5점 (1~5) 척도로 20문항 구성으로 최고 심한 증상은 100점이고, 원래의 CFQ는 4점 (0~3) 척도의 11문항으로 평소의 컨디션이 호전과 악화를 비교하는 형식으로 최고 심한 증상은 33점이다. 본 저자의 연구팀은 평소 임상 현장에서 CFQ 설문지가 평소의 컨디션과 비교하는 질문에 대한 한국 환자의 대답이 어렵다는 것을 알고 이에 대한 단점을 보완하기 위하여, 10점 (0~9, 최고 99점) 척도로 변형을 준 Korean Version of the Chalder Fatigue Scale (mKCFQ11)을 개발하였으며, 임상시험에서의 유용성과 타당성을 검증하였다 [40].
•만성 피로 증후군 치료법의 현황과 도전
안타깝게도 아직 만성 피로 증후군의 치료법은 국제적으로 승인된 것은 없다. 그동안 무수히 많은 연구와 시도가 있었지만 만족할만한 재현되는 결과가 도출된 것은 없다. 저자의 연구팀에서 2019년도까지 시도된 임상시험을 분석한 결과, 치료법의 연구들은 크게 약물 요법 (25 RCTs)과 비약물 요법 (28 RCTs) 및 이 둘의 병용 요법 (25 RCTs)으로 나눌 수 있는데, 병태 생리적 여러 가설들을 중심으로 시대에 따라서 시도한 방법들의 특성이 있었다 [41]. 즉, 2000년대까지는 약물 요법에 대한 시도가 주를 이루다가, 유효한 효과를 확인하지 못하면서 이후로는 비약물 요법에 대한 시도가 우위를 차지하였다.
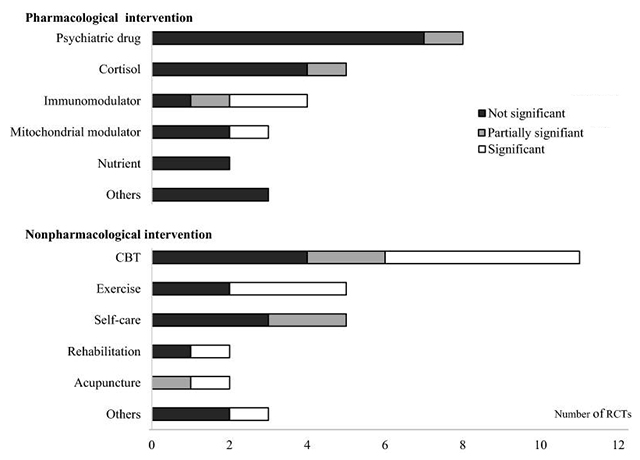
CFS 치료 관련 RCT 요약 [41]
한편 비약물 요법에 대한 가장 대표적인 치료법은 심리적인 지지 요법에 기반을 둔 Cognitive behavior therapy (CBT)와 Graded exercise therapy (GET)로 영국을 중심으로 매우 큰 규모의 임상시험 (called the PACE trial)을 통해서 얻은 일부 효과에 근거하여 만성 피로 증후군 환자에게 권장되는 치료법으로 추천되었지만, 나중에 환자들과 일부 의료인 및 학자들의 반발에 부딪히게 되었다 [42]. 여기에는 만성 피로 증후군을 과거에 심리적인 질병으로 취급했던 의사들에 대한 환자들의 뿌리 깊은 불만과, 최근에 IOM에서 발표하였듯이 PEM이 가장 대표적인 증상인 것을 무시한 임상시험이며 통계 오류라는 과학자들의 비판이 합쳐진 것이었다 [43].
같은 선상에서 항우울제를 많이 사용하던 치료법은 모든 임상시험에서 유효성을 확인하지 못하면서 이제는 사용이 더는 추천되지 않는다 [36]. 새롭게 알려진 생태병리학적 이론도 이를 뒷받침하는데, 뇌에서 세로토닌이 부족한 우울증과 반대로 만성 피로 증후군은 세로토닌의 과활성화가 원인의 하나로 추측되고 있다 [44]. 최근에는 만성 피로 증후군에 대한 새로운 병태 생리학적 결과에 따른 새로운 약물 연구가 수행되고 있으나, 아직은 뚜렷한 성과는 없는 실정이다.
7. 만성 피로 증후군 연구 방향과 목표
•한국 최초의 만성 피로 증후군 연구센터
IOM 2015 보고서를 기점으로 미국과 유럽연합에서는 만성 피로 증후군에 대한 국가 주도의 적극적인 투자와 과학자들의 연구가 시도되고 있다. 하지만 그동안 한국에서의 만성 피로 증후군 연구는 거의 없었다고 해도 과언이 아니다. 다행히 2018년도부터 필자를 중심으로 “한국인의 만성 피로 증후군 병태맵 및 치료법 개발연구”라는 전문 연구그룹을 구성하였고, 한국에서는 처음으로 정부의 지원 사업인 대학중점연구소 지원에 선정되어 9년간 체계적인 연구를 수행하고 있다. 만성 피로 증후군을 비롯한 피로 관련 증상이나 질환은 전통적으로 한의학적 치료법의 선호도가 높으며, 침 치료, 기공, 추나와 같은 치료법 임상연구도 있었고, 일부는 긍정적인 결과도 보였다 [45].
•만성 피로 증후군 연구센터의 목표
본 연구센터는 만성 피로 증후군 연구가 거의 없었던 한국에서 개척한다는 마음으로, 단순히 보완적 측면에서의 한의학적 혹은 대체의학적 접근이 아니라 세계적 연구 대열의 주체가 되는 것을 목표로 하고 있다. 그동안 전 세계의 만성 피로 증후군 유병률에 대한 체계적인 연구논문은 위키피디아에서 유병률에 대한 대표 논문으로 인용되고 있으며 [18,19], 한국인의 유병 특성 분석, 한국인에 적합한 피로도의 평가 방법 등에 성과를 도출하였다.
기초연구로서 만성 피로 증후군에 대한 기전 연구를 수행하고 있으며, 한약재를 이용한 치료 약물로서 국내 최초로 만성 피로 증후군 환자들을 대상으로 식약처의 임상시험 승인을 받아 2상 임상시험을 수행하였다 [46]. 이를 바탕으로 조만간 3상 임상시험을 준비 중이다.
만성 피로 증후군과 같은 복합적인 병태 생리를 갖는 질병은 다학제 연구진의 협력연구가 중요하다. 한·양방의료진을 비롯하여 다양한 분야의 과학자들과 다기관의 협력연구 시스템을 갖추고 있으며, 국내외 관련 연구자들과 소통하고 지식을 나누기 위하여 매년 만성 피로 증후군 심포지엄을 열고 있다. 본 연구센터는 한의학 지식 기반의 만성 피로 증후군 연구가 한국에서뿐만 아니라 전 세계의 만성 피로 증후군 연구 대열의 리더가 되기 위하여 오늘도 신명 나게 연구 팀원들과 하루를 보내고 있다.

매년 개최하는 만성 피로 증후군 심포지엄
References
[1] Jorgensen R. Chronic fatigue: an evolutionary concept analysis. J Adv Nurs. 2008;63(2):199-207.
[2] 직장인 2명 중 1명 ‘만성피로증후군’ 겪는다. dongA.com, 2019-11-04.
[12] World Health Organization. ICD-11 for mortality and morbidity statistics: WHO; 2019.
© KMCRIC 한의약 과학 한마당